Comparto contigo esta guía completa sobre alimentación y ejercicio durante el tratamiento oncológico, diseñada para acompañarte paso a paso y ayudarte a mantener tu energía, bienestar emocional y fuerza física. Aquí encontrarás información clara, práctica y confiable que puedes aplicar desde hoy.
Introducción: por qué la alimentación y el ejercicio importan
Durante el tratamiento oncológico, ya sea con quimioterapia, radioterapia, inmunoterapia o cirugía, tu cuerpo atraviesa cambios significativos. Estos tratamientos afectan el apetito, el sistema inmunitario, el nivel de energía, el estado emocional y la masa muscular. Por eso, una alimentación adecuada y una rutina de ejercicio adaptada no solo ayudan a tolerar mejor los tratamientos, también:
- Favorecen la recuperación más rápida entre sesiones.
- Reducen la pérdida de peso y masa muscular.
- Fortalecen el sistema inmunológico.
- Ayudan a regular el estado de ánimo, ansiedad y fatiga.
- Mejoran la calidad del sueño y la autoestima.
- Disminuyen efectos secundarios como estreñimiento, náuseas o pérdida de equilibrio.
Proteger tu salud física y mental durante esta etapa es un acto de amor propio. Este artículo te ofrece recomendaciones basadas en evidencia para incorporar hábitos de alimentación y ejercicio de forma segura y efectiva.
Principios básicos de alimentación durante el tratamiento oncológico
- Suficiente energía y proteínas
- Apunta a cubrir tu gasto energético basal más el extra que implica curarte.
- Incluye proteínas en cada comida (carnes magras, pescado, huevos, legumbres, lácteos, frutos secos, tofu). Necesitas alrededor de 1,2–1,5 g de proteína por kilo de peso corporal al día, siempre que el médico lo permita.
- Micronutrientes esenciales
- Vitaminas y minerales como A, C, D, E, del grupo B, zinc, hierro y selenio son fundamentales para inmunidad y reparación celular. Combina alimentos diversos: frutas, verduras, legumbres, frutos secos, semillas, cereales integrales.
- Hidratación continua
- Bebe agua con regularidad: al menos 1,5–2 L diarios.
- Infusiones, caldos o bebidas isotónicas suaves también ayudan si los tratamientos provocan malestar digestivo.
- Comidas frecuentes y porciones ajustadas
- Si el apetito es bajo o hay náuseas, opta por 5–6 comidas pequeñas al día.
- Escoge alimentos apetecibles y fáciles de digerir: yogur, cremas de verduras, batidos, purés, pescados cocinados al vapor.
- Manejar efectos secundarios digestivos
- En caso de diarrea: arroz blanco, plátano, zanahoria cocida, compota de manzana, agua de arroz.
- En caso de estreñimiento: fibra soluble, hidratación, ejercicios de bajo impacto.
- Ante náuseas: jengibre, infusiones de hierbas, alimentos secos (galletas saladas, tostadas).
- Evitar alimentos problemáticos
- Opta por alimentos pasteurizados o bien cocinados.
- Lávate bien las frutas y verduras, y evita alimentos crudos.
- Controla el nivel de grasa: elige yogur o queso fresco frente a opciones altas en grasa saturada.

Guía práctica: ejemplo de plan alimenticio
Aquí tienes un ejemplo para una jornada, adaptable según gustos y tolerancia:
| Tiempo | Alimento sugerido |
| Desayuno (7 h) | Batido con leche o bebida vegetal + proteína en polvo + plátano + avena + miel. |
| Media mañana (10 h) | Yogur con semillas de chía y frutos rojos. |
| Comida (13 h) | Pechuga de pavo/tuna + arroz integral + ensalada de verduras variadas + aceite de oliva. |
| Merienda (16 h) | Requesón con compota de manzana. |
| Cena (19 h) | Crema de calabacín + salmón al horno + patata cocida + brócoli. |
| Snack nocturno (21 h) | Frutos secos + pera o manzana. |
- Puedes incluir un pequeño batido o bomba calórica si la ingesta está reducida.
- Adapta texturas y sabores según tolerancia: purés, batidos, pescados suaves, compotas.
- Cuida horarios regulares para estabilizar la digestión y energía.
Suplementación: qué considerar
Antes de tomar suplementos:
- Consulta siempre con tu oncólogo o nutricionista.
- No hay evidencia sólida que respalde dosis altas de antioxidantes o mega‐vitaminas durante ciertos tratamientos.
- Algunas opciones bajo supervisión médica:
- Vitamina D, sobre todo si estás bajo tratamiento o exposición solar reducida.
- Omega‑3 (aceite de pescado, lino, chía): puede ayudar a conservar masa muscular.
- Probióticos en caso de desequilibrio digestivo o diarrea crónica.
- Proteína en polvo vegetal o suero, si no te alimentas bien.
El objetivo es llenar carencias, no sustituir alimentos. La dieta equilibrada y variada sigue siendo fundamental.
Ejercicio: beneficios y adaptaciones
¿Por qué moverse durante el tratamiento oncológico?
- Reduce fatiga: el ejercicio regular puede disminuir la astenia típica de tratamientos.
- Preserva masa muscular y fuerza: mejorando capacidad física y calidad de vida.
- Mejora el sistema inmunológico y regula inflamación.
- Optimiza la salud cardiovascular.
- Ayuda emocionalmente: reduce estrés, ansiedad y mejora el estado de ánimo.
- Facilita la tolerancia a otros tratamientos y reduce efectos adversos.
Tipos de ejercicio recomendados
- Ejercicios aeróbicos suaves
Caminar, bicicleta estática, danza suave. Empieza con 10‑15 min diarios e incrementa progresivamente. - Entrenamiento de fuerza moderada
Con bandas elásticas, mancuernas ligeras o el propio cuerpo: sentadillas, peso muerto suave, remo con banda, flexiones modificadas. 2‑3 veces por semana, focalizado en movimientos funcionales. - Movilidad y estiramientos
Yoga suave, pilates adaptado o ejercicios de movilidad articular al menos dos veces por semana. - Respiración y relajación
Prácticas de respiración consciente, meditación guiada, ejercicios de coordinación para mejorar equilibrio y concentración.
Precauciones y adaptación
- Consulta siempre con tu equipo médico antes de comenzar.
- Ajusta la intensidad según cómo te sientas: dolor, fatiga, niveles de glóbulos, recuento plaquetario.
- Usa ropa cómoda, calzado estable, y cuida la hidratación.
- Evita entrenar inmediatamente después de quimioterapia o cuando las defensas estén bajas.
Ejemplo de rutina semanal
| Día | Aeróbico | Fuerza/movilidad |
| Lunes | Caminata 20 min | Fuerza (bandas/mancuernas) 15 min |
| Martes | Bicicleta 20 min | Yoga/estiramientos 20 min |
| Miércoles | Descanso activo (movilidad suave 15 min) | — |
| Jueves | Caminata 25 min | Fuerza 15–20 min |
| Viernes | Bailoterapia o danza suave 20 min | Estiramientos 20 min |
| Sábado | Caminata larga 30 min | — |
| Domingo | Yoga suave 30 min | — |
Escucha tu cuerpo y adapta la duración e intensidad.

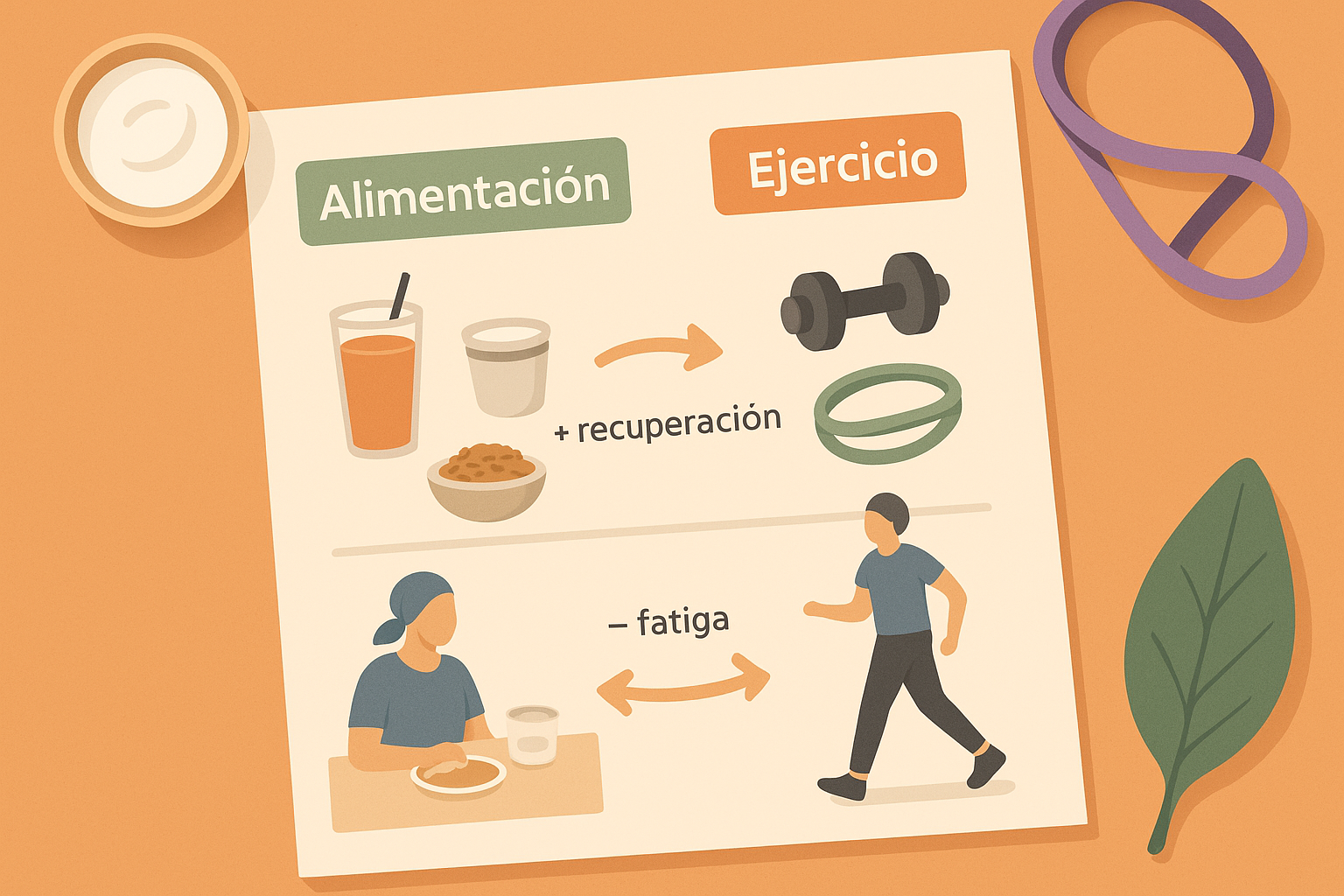
Sinergia entre alimentación y ejercicio
Una alimentación adecuada potencia los efectos del ejercicio y mejora la recuperación. Puntos clave:
- Proteínas post‑ejercicio: tras entrenar, consume proteína de rápida absorción (batido, yogur, huevo).
- Carbohidratos moderados: ayudan al rendimiento, pero limita azúcares simples. Elige pan integral, avena, fruta.
- Grasas saludables: aceite de oliva, aguacate, frutos secos, pescado azul.
- Hidratación constante: especialmente cuando sudas o hay pérdida de apetito.
- Recuperación nocturna: cena ligera, rica en magnesio y triptófano (pavo, legumbres, plátano), para dormir mejor.
Recomendaciones psicológicas y emocionales
La alimentación y el ejercicio no solo actúan sobre el cuerpo, también sobre la mente:
- Establece objetivos realistas: 5 min al día, luego aumenta. Celebra cada logro.
- Registro positivo: anota cómo te sientes tras las comidas y el ejercicio.
- Apoyo comunitario: únete a grupos de pacientes que compartan rutinas saludables.
- Variedad y placer: cocina con creatividad: salsa de tahini, especias, infusiones frías, recetas de verduras asadas.
- Autocompasión: si un día no pudiste moverte o comer bien, simplemente retoma al día siguiente. El éxito está en la constancia, no en la perfección.
Señales de alerta: cuándo ajustar o parar
Atento a:
- Fiebre o infección: detén ejercicio intenso.
- Hemorragias, hematomas o riesgo de caída: sustituye fuerza por estiramientos suaves.
- Náuseas severas o vómitos: pospón comidas fuertes, hidrátate con sorbos pequeños.
- Dolor persistente: detén ejercicio y consulta.
- Fatiga extrema: prioriza descanso activo y alimentación ligera.
Comunica cualquier signo a tu equipo médico.
Testimonios reales
«Cuando empecé la quimio, no tenía fuerzas para nada. Me propuse dar quince minutos diarios caminando y tomar un batido de proteína tras. En dos semanas noté menos náuseas y mejor humor.»
— Ana, 52 años, en tratamiento de cáncer de mama.
«Me recomendaron ejercicios con bandas elásticas. Poco a poco recuperé fuerza en brazos y espalda. Y al combinarlo con una alimentación rica en verduras, me siento con más energía que al inicio.»
— Juan, 67 años, tras radioterapia.
Estos ejemplos subrayan que pasos pequeños y consistentes pueden generar grandes beneficios.
Recursos y apoyo
- Equipo médico: oncólogo, nutricionista clínico, fisioterapeuta oncológico.
- Asociaciones de pacientes: cursos, talleres, redes de apoyo.
- Aplicaciones móviles: registro de comidas, ejercicios adaptados, seguimiento de estado de ánimo.
- Materiales útiles:
- Guías de recetas fáciles y nutritivas.
- Videos de ejercicios leves para sesiones cortas.
- Grupos de apoyo online que combinan actividad física, nutrición y bienestar emocional.
Conclusión
Durante el tratamiento oncológico, la alimentación y el ejercicio combinados son estrategias poderosas. No se trata solo de luchar contra la enfermedad, sino de nutrirte, cuidarte desde el interior y sanar con todo tu potencial. Estos hábitos:
- Aumentan la calidad de vida.
- Reducen efectos secundarios.
- Fortalecen tu cuerpo y mente.
- Te dan herramientas para enfrentarte a cada fase del tratamiento con más confianza.
Te animo a:
- Consultar con tu equipo médico y nutricional para adaptar recomendaciones.
- Comenzar de forma progresiva según tus capacidades.
- Registrar cómo te sientes para ajustar y motivarte.
- Buscar compañía o redes que te acompañen en este camino.
Empieza hoy: elige tu primera acción pequeña (una comida balanceada, un paseo corto) y da cada paso con firmeza. No estás sola/o: en Michal te acompañamos con información y empatía. ¡Juntos podemos más!
Con esta guía tienes una fuente completa para fortalecer tu bienestar durante el tratamiento. Copia y pega directamente para tu blog, con la garantía de ofrecer información práctica, humana y profesional.







